生活習慣病はサイレントキラーとも呼ばれる怖い病気です。自覚症状が無いので、気づいた時には手遅れという事態も起こります。生活習慣病とは何か、まず理解を深めることから生活習慣病の予防をしていきましょう。

生活習慣病とは
食生活や運動、睡眠、喫煙などの生活習慣が発症原因と考えられている病気の総称です。
多くの中高年が何らかの生活習慣病をもっていて、将来重大な健康障害を招くリスクが高い。
早期発見・早期治療(二次予防)以前に健康増進・発病予防(一次予防)に重点をおいた対策が推進されています。
生活習慣病について理解を深め、今回は、肥満症について原因や症状、予防、合併症などについてお伝えします。
生活習慣が要因で病気の発症
生活習慣病の代表的なものは高血圧症、脳卒中、心臓病、糖尿病、脂質異常症、肥満症(メタボリックシンドローム)の6つ*。食生活、運動、休養、喫煙、飲酒、精神活動パターンなどが要因となります。
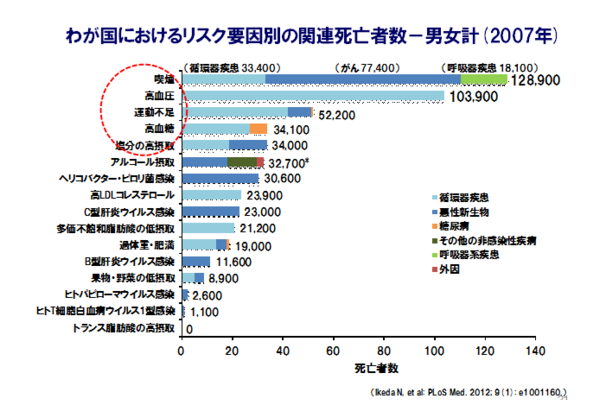
リスク要因別の関連死亡者数(2007年)第一位は喫煙です。次いで高血圧、運動不足となります。生活習慣がいかに健康と密接な関わりがあるのかがわかります。
生活習慣病のリスクチェック
あなたの生活習慣から、生活習慣病のリスクチェックをしてみましょう。
生活
| □ 40歳以上 | □ よく飲酒する |
| □ 20歳時より体重が10kg以上増 | □ 身体を動かすのが嫌い |
| □ お腹周りがぽっこり出ている | □ 夜更かしが多く、睡眠不足 |
| □ 大食漢 | □ 忙しくて休養が取れない |
| □ 喫煙 | □ ストレスがたまっている |
□ 5個以上当てはまったら要注意
食事
| □ 炭水化物の摂取量が多い | □ 早食い、ドカ食い、長良食いが多い |
| □ アブラっぽいものが好き | □ 濃い味付けが好み |
| □ 間食をほぼ毎日している | □ 外食、ファストフード、レトルト食品をよく利用 |
| □ 深夜に良く飲食する | □ 甘い線量飲料水をよく飲む |
| □ 朝食は食べたり、たべなかったり | □ 野菜や海藻類の摂取量が少ない |
□ 5個以上当てはまったら要注意
運動
| □ 運動不足だと実感している | □ エレベーターやエスカレーターを使う |
| □ 1日の歩数は7000歩未満が多い | □ 継続して行っているスポーツはない |
| □ 移動には良く車を使う |
□ 3個以上当てはまったら要注意
生活、食事、運動の内、2つ以上の項目で当てはまったら、生活習慣病のリスクが高く、すでに予備軍になっている可能性があります。
参考:日本生活習慣病予防協会
当てはまる場合は、できるだけすみやかに医療機関で相談しましょう。
*その他の生活習慣病
CKD(慢性腎臓病)、高尿酸血症/痛風、動脈硬化、心筋梗塞、狭心症、脳梗塞、脳出血、脂肪肝/NAFLD/NASH、アルコール性肝炎、COPD(慢性閉塞性肺疾患)、肺がん、大腸がん、骨粗しょう症(ロコティブシンドローム/サルコペニア、歯周病、睡眠障害、タバコ病、小児生活習慣病
健康診断結果のチェック
定期健康診断結果から、生活習慣病のリスクを以下の6つのチェックポイントで確認しましょう。
BMI
肥満かどうかがわかります。標準値は22、18.5~25未満が基準値の範囲です。これを超える数値の場合は要注意です。
血圧
基準値は、最高血圧(収縮期)が140mmHg未満、最低血圧(拡張期)が90mmHg未満。これより高めな場合は要注意です。
尿検査
尿に蛋白や血が混じっていないかを検査し、腎臓の機能を確認します。尿酸値の異常は痛風となります。
血糖値
血液のHbAlc(ヘモグロビンエーワンシー)値は過去1~2ヵ月の血糖の平均値。60%以上だと糖尿病の疑いがあります。
コレステロール
血液中の総コレステロール値です。特にLDLコレステロールが120mg/dl以上、中性脂肪が105mg/dl以上の人は注意です。
その他
心電図で心臓、腹部超音波で肝臓・腎臓、眼底検査で目の病気を調べたりもします。問診も大切なチェック項目です。
生活習慣病はサイレントキラー
生活習慣病は自覚症状がないまま病気が進行し、気づいた時には生命に関わるケースが多い病気で、サイレントキラー(静かな殺し屋)と呼ばれています。
また、生活習慣病を一つ発症すると、他の病気も誘発し、さらに脳や心臓などの病気も引き起こします。生活習慣病は動脈硬化が原因となって起こります。
動脈硬化
動脈硬化は脳や心臓に関わる太い血管内にプラーク(粥腫(じゅくしゅ))ができ、血の流れが滞ってしまう血管病変のことです。食生活や運動不足などによって起こります。
生活習慣病は治療せずにほうっておくと脳卒中や心臓病を引き起こします。生活習慣病はお互いに関わりあっており、どれか一つだけを治しても他の症状は改善されません。
例えば肥満症は、循環する血の量が増え血圧が上昇して高血圧症を招きます。
またインスリンの働きが低下し、舞踏動画増加、糖尿病に、内臓脂肪が増え、余分な脂肪酸が肝臓に行き、脂質異常症になりやすい。
糖尿病で脂肪細胞に糖や脂質を吸収して肥満が進みます。肥満症について、更に詳しく見てみましょう。
肥満症
食事や運動など生活習慣の乱れで起こる病気の中でも、肥満症は特に話題になります。肥満症とはどのような病気なのか、原因やメカニズム、症状や検査、治療方法を見てみましょう。
肥満と肥満症
肥満
摂取エネルギーと消費エネルギーの量のバランスが崩れ、脂肪細胞が一定以上多くなった状態。BMI25以上が肥満となります。
また、体全体に占める脂肪の割合をさす「体脂肪率」でも判定できます。(男25%以上、女30%以上)
BMI=体重÷身長×身長
肥満症
肥満であり、高血圧などの円光障害があり減量を必要とする場合。検査で内臓脂肪型肥満と診断された場合も含みます。
隠れ肥満
BMIは25未満で外見も太っていないのに体脂肪が多い状態のこと。
肥満症とは
脂肪細胞がつく場所により、皮下脂肪型肥満と内蔵型肥満の2種類があります。
洋ナシ型肥満(皮下脂肪型肥満)
腰、尻など脂肪が主に下半身につきます。女性に多く他の病気を招く可能性は少なく、健康上あまり問題視はされません。
リンゴ型肥満(内臓脂肪型肥満)
脂肪が上半身、主にウエストにつきます。(腹囲が男性85㎝、女性90cm以上)比較的男性に多くみられ、生活習慣病にかかりやすい傾向にあります。
高血圧、脂質異常症、高血糖のうち2つ以上が加わった場合はメタボリックシンドロームと言います。
メタボリックシンドローム(内臓脂肪症候群)
メタボは、単に肥満ということではありません。お腹の内臓の周りにある脂肪が基準値よりもたまっている上に、高血糖、脂質異常、高血圧の内2つを併せ持っている状態を指します。
どれか一つを治してもメタボは治りません。おおもとの内臓脂肪を減らすことが重要です。
病気のメカニズム
肥満症が起こる仕組みは、脂肪細胞と脳にあります。体内の脂肪細胞は、過剰に小もつを摂取した場合など、余ったエネルギーを脂肪として蓄えます。
その脂肪細胞からレプチンと言うたんぱく質ホルモンのひとつ(抗肥満ホルモン)が脂肪細胞から分泌されます。
レプチンは脳の視床下部に作用して食欲を抑制し、交感神経機能を高めてエネルギー消費を促進するので脂肪が蓄積されにくくなります。
しかし、体重が増えすぎたり肥満になると、このバランスが崩れるため視床下部のレプチン感受性が低下します。すると食欲が抑えられず脂肪細胞が増加しすぎて、蓄積が増進します。
肥満の原因

肥満の大きな原因は、誰もがわかっている食べ過ぎと運動不足。
日常の活動や運動で使用する体内消費カロリーより、食事で摂取するエネルギー量が多すぎると、余った分が蓄積され、積み重なって肥満となります。
食べ過ぎのほか、早食いやまとめ食い、間食や夜食もよくありません。食事の内容や食べ方と運動不足が肥満の2代要因です。
呼吸や血液循環、体温を保つなど生命維持のために最低限必要なエネルギーを基礎代謝と言いますが、性別や年齢などで個人差があります。
この基礎代謝が小さい場合は太りやすく、また遺伝が原因の場合もあります。
治療をせずに放っておくと危険
肥満は放っておくと、高血圧症、糖尿病、脂質異常症など他の生活習慣病を引き起こします。脳や心臓の病気も招きます。
肥満症チェックと治療
肥満症の判断基準とされるBMIの数値は以下の通りです。また健康障害チェックの項目がひとつ以上当てはまるか確認。
| BMI | 肥満度 |
|---|---|
| 25~30未満 | 1 |
| 30~35未満 | 2 |
| 35~40未満 | 3 |
| 40以上 | 4 |
健康障害チェック:耐糖能障害・I型糖尿病、脂質異常症、高血圧、高尿酸血症・痛風、冠動脈疾患、脳梗塞、脂肪肝、月経異常・妊娠合併症、睡眠時無呼吸症候群・肥満低換気症候群、整形外科的疾患、肥満関連腎臓病
あるいはウェスト周りが男性85㎝以上、女性は90cm以上なら内臓脂肪型肥満の可能性が大きく、CTスキャンで内臓脂肪を詳しく検査します。
腹部の内臓脂肪の面積が100cm2以上の場合、内臓脂肪型肥満と診断します。
肥満症の改善
肥満症の改善には食事療法と運動療法をバランスよく継続して行うことがポイントです。指導を受け、できるところから少しずつ行い、続けることが大切。
食事療法
一日の適切なエネルギー量を知り、カロリーの摂りすぎに注意 バランスのとれた献立を心がけ、適量を一日3度の食事で摂る。
適性エネルギー量(1日分の目安
- 軽労働 標準体重×25~30kcal
- 中労働 標準体重×30~35kcal
- 重労働 標準体重×35kcal
運動療法
運動でのエネルギー消費とともに、筋肉をつけ基礎代謝をアップさせることを目的とする。
そのため脂肪を効果的に燃やす有酸素運動(ウオーキング、水中エアロビクスなど)と、基礎代謝を高める筋力トレーニングを行うとよい。
他の病気のリスク
肥満症は命に係わる生活習慣病を引き起こすところが怖い。内臓脂肪が多い場合、糖尿病、高血圧、脂質異常症を招く危険因子を同時に持つからです。
血管の動脈硬化が進むと、心臓病や脳卒中などにかかり、死に至る可能性もあります。
他にも、呼吸器系疾患、高尿酸血症、痛風、婦人科系疾患など様々な病気を引き起こすと指摘されています。肥満症は生活習慣の改善で進行を抑えられるので、合併症を起こす前の治療が大切です。
まとめ~健康長寿を目指し生活習慣病予防
自覚症状なく、静かに進行するサイレントキラー、生活習慣病。病気の発症に気づく前から生活習慣の見直し、改善が重要です。
健康で長生きするため、生活習慣病の予防には、チェックリストで当てはまった項目で、できるものから一つ一つ改善して行きましょう。
健康診断やメタボ検診などに関してはこちらの記事も参考にしてください。
「Anのひとりごと」~今日も1ページ
